Si les traitements à domicile contre les hémorroïdes ne vous soulagent pas, une intervention médicale peut être nécessaire. Plusieurs procédures peuvent être réalisées au cabinet médical. Ces procédures utilisent différentes techniques pour induire la formation de tissu cicatriciel au niveau des hémorroïdes. Ce tissu cicatriciel interrompt l'apport sanguin, ce qui entraîne généralement une réduction de la taille des hémorroïdes. Dans les cas les plus graves, une intervention chirurgicale peut être envisagée.
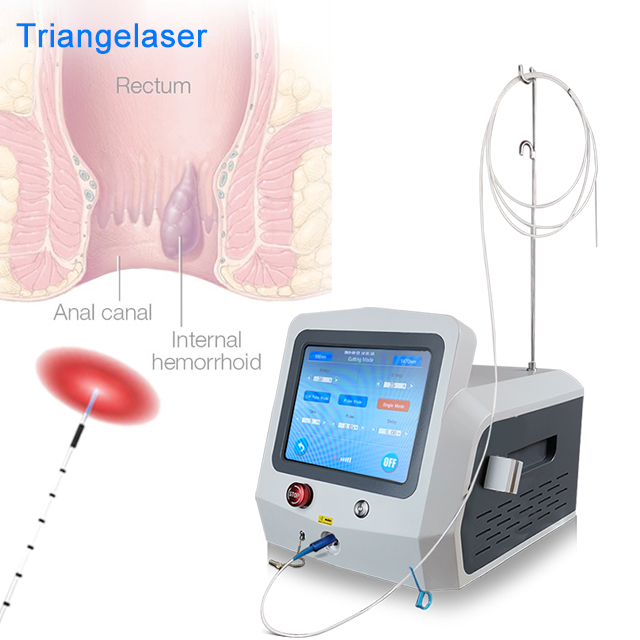
LHP® pourHémorroïdes (Hémorrhoidoplastie au laser)
Cette approche est utilisée pour le traitement des hémorroïdes avancées sous anesthésie locale. L'énergie du laser est injectée au centre du nodule hémorroïdaire. Grâce à cette technique, l'hémorroïde peut être traitée en fonction de sa taille sans endommager l'anoderme ni la muqueuse.
Si la réduction du coussin hémorroïdaire est indiquée (qu'il soit segmentaire ou circulaire), ce traitement vous offrira de meilleurs résultats, notamment en termes de douleur et de récupération, comparativement à la chirurgie conventionnelle pour les hémorroïdes de grade 2 et 3. Sous anesthésie locale ou générale adaptée, le dépôt contrôlé d'énergie laser détruit les nodules de l'intérieur tout en préservant au maximum la muqueuse et le sphincter.
Réduction tissulaire au niveau du ganglion hémorroïdaire
Fermeture des artères alimentant le coussin hémorroïdaire dans le CCR
Préservation maximale des muscles, de la paroi du canal anal et de la muqueuse
Restauration de la structure anatomique naturelle
L'émission contrôlée d'énergie laser, appliquée par voie sous-muqueuse, provoquehémorroïdaireLa masse diminue. De plus, la reconstruction fibreuse génère du nouveau tissu conjonctif, ce qui assure l'adhérence de la muqueuse au tissu sous-jacent. Ceci prévient également l'apparition ou la récidive d'un prolapsus. LHP® n'est pas
Cette technique ne présente aucun risque de sténose. La cicatrisation est excellente car, contrairement aux interventions chirurgicales classiques, elle ne nécessite ni incision ni points de suture. L'accès à l'hémorroïde se fait par un petit orifice péri-anal. Cette approche ne crée aucune plaie au niveau de l'anoderme ou de la muqueuse. Par conséquent, le patient ressent moins de douleurs post-opératoires et peut reprendre ses activités normales plus rapidement.
Aucune incision
Aucune excision
Pas de plaies ouvertes
Les recherches montrent :L'hémorroïdoplastie au laser est une intervention pratiquement indolore.
Procédure mini-invasive présentant une grande efficacité à long terme sur les symptômes et une forte satisfaction des patients. 96 % des patients recommanderaient cette intervention et la referaient eux-mêmes. Les patients atteints de dysfonction érectile chronique (DEC) peuvent être traités par LHP, sauf en cas de phase aiguë et/ou d'atteinte anorectale.
En termes de repositionnement et de réduction tissulaire, les effets fonctionnels de l'hémorroïdoplastie laser sont comparables aux reconstructions selon la technique de Parks. Parmi nos patients, l'hémorroïdoplastie laser se caractérise par une amélioration significative des symptômes à long terme et une grande satisfaction. Le faible taux de complications s'explique également par le pourcentage élevé d'interventions chirurgicales complémentaires réalisées simultanément, ainsi que par les traitements effectués lors de la phase initiale de cette technique chirurgicale mini-invasive relativement nouvelle et par les interventions réalisées à des fins de démonstration. Cette intervention devrait désormais être pratiquée par des chirurgiens expérimentés. Elle est particulièrement indiquée pour les hémorroïdes segmentaires de grade 3 et 2. Les complications à long terme sont extrêmement rares. Concernant les hémorroïdes confluentes circulaires ou celles de grade 4a, nous estimons que cette méthode ne peut se substituer aux traitements conventionnels. Un aspect médico-économique intéressant est la possibilité de proposer cette intervention à un nombre croissant de patients souffrant de troubles de la coagulation, sans augmentation de la fréquence des complications spécifiques. L'inconvénient de cette procédure réside dans le coût élevé de la sonde et du matériel, comparativement à la chirurgie traditionnelle. Des études prospectives et comparatives sont nécessaires pour une évaluation plus approfondie.
Date de publication : 3 août 2022